1.はじめに
これまで半年間にわたり様々な医療・ヘルスケア等分野におけるヘルスコミュニケーションについて、各分野での専門的知見を織り交ぜながら、レポートを連載してきた。
当社が目指すビジョンは「わかる・届く・つながる・コミュニケーション」、すなわちヘルスコミュニケーションによって、一人ひとりが自分らしく生活し、望む行動をとることができる未来である。連載最終回では、これまでの連載を振り返りながら、このビジョンの実現に向けてコンサルティングファーム/シンクタンクとして当社ができることを総合的に考えていきたい。
2.本連載の振り返りと課題解決の方向性
これまでの連載を振り返ると、ヘルスコミュニケーションが重要視されるシーンは大きく下記の3つであると考えられる。第1に専門職同士のコミュニケーション(①)、第2に専門職と患者/個人とのコミュニケーション(②)、第3に患者/個人とその家族や所属するコミュニティ・生活者とのコミュニケーション(③)である。
それぞれのシーンについて、これまで連載してきたレポート内で触れたヘルスコミュニケーションの課題や課題解決策案を振り返りながら、それらを統合した課題解決の方向性を考察したい。
図1 ヘルスコミュニケーションが重要視される3つのシーンのイメージ
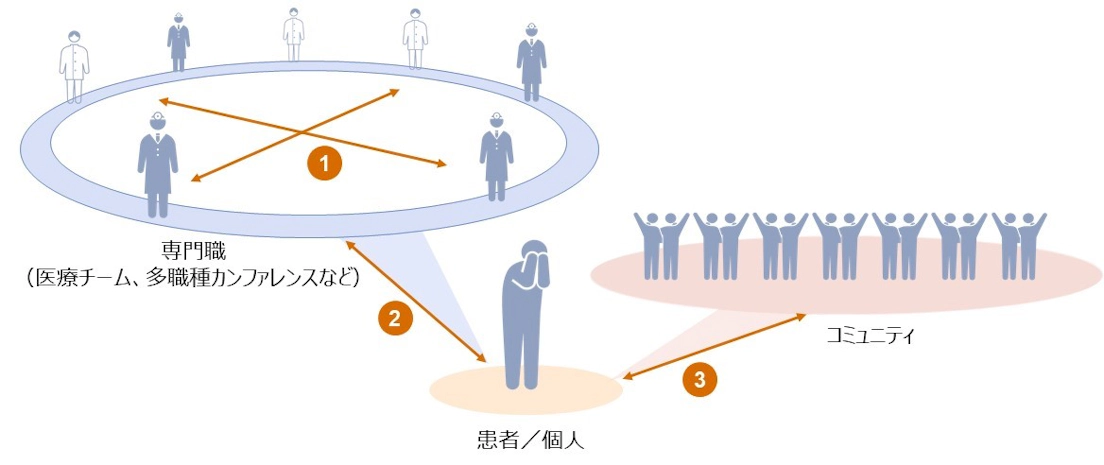
シーン①:専門職同士のコミュニケーション
常に多忙な医療現場におけるコミュニケーションでは当意即妙さが必要であり、そのためには日ごろの人脈や信頼関係の構築が肝要である。しかし昨今、施設間の物理的な距離やコロナ禍によるゾーニング、配属転換などが障壁となり、十分に人脈や信頼関係を築けていないのが実情である。
連載第4回でインタビュイーとなった医療現場の経験者は、医師や医療スタッフのスキルセットを簡単に確認できる、また情報を伝えたい相手にどの程度情報が伝わっているかが確認できれば、それだけでも業務の円滑化につながると指摘している。
<参考>
- 第4回 【インタビュー】医療従事者間のコミュニケーションにおける課題と展望
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2022/1107/ - 第5回 医療DXとコミュニケーション
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2022/1223/
シーン②:専門職と患者とのコミュニケーション
専門職と患者とのコミュニケーションにおいて当チームが課題視しているのが、両者のコミュニケーションギャップである。連載第7回でも触れたように、医師と患者との間での「十分に説明した/された」「同意を得た/した」についての事後評価には、見過ごせない開きがあることが指摘されている。また、患者と代理意思決定者の終末期医療に関する意向の一致率を調査した日本の研究において、3例中1例で代理意思決定者は患者の意向を誤って伝えてしまうことが明らかになっている(連載第6回参照)。
このシーンについて専門職側は、まず患者一人ひとり特性の異なることを理解し、そのうえで各専門職の患者の特性関する主観的な理解を、共通の語彙の下で連携することが第1歩になると考えられる。
一方、(特に自身のACPの観点で)患者側でも自らの意思を的確に専門職に伝えることも必要である。この解決の方向性として、連載第6回で取り上げたイギリスの電子緩和ケアコーディネーションシステム(Electronic Palliative Care Co-ordination Systems)は参考になるだろう。
<参考>
- 第6回 生涯を通じて自分らしく生きるためのアドバンス・ケア・プランニング(ACP)
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2023/230111/ - 第7回 がん患者の意思決定を支援するコミュニケーション
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2023/0125/
シーン③:個人とその家族や所属するコミュニティ・生活者とのコミュニケーション
ここではコミュニケーションのシーンを医療現場に限らず、日常生活やコミュニティまで対象を広げて考えたい。日本では、精神疾患の罹患経験がある人のうち、約7割は未受診1であり、いまだにこころの不調を抱える人の多くが受診・相談をしていないと言われている。その要因の1つとして、連載ではこころの不調に対するスティグマを取り上げた。
社会のスティグマ(パブリックスティグマ)を取り除くためには、人々がこころの不調を抱える当事者と交流することが有効2であり、そのためのコンテンツとして動画なども有効であると考えられている。スティグマを取り除くための取組ではデジタル技術が助力する余地があるように思われ、実際にアメリカのRare Beautyのバーチャルコミュニティの事例も連載第3回で取り上げた。
また、前述した終末期医療の患者自身の意思が、家族や専門職に間違って伝わることの原因の1つとして、「ハイコンテクストなコミュニケーション」や「死の話題を避ける」との日本の文化的な特色があげられている。文化そのものの改変には時間を要することが多いが、スイスのDeath Cafeを1つの解決に向けた事例として連載第6回で紹介した。
<参考>
- 第3回 こころの不調に対するスティグマをなくしていくために
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2022/1017/ - 第6回 【インタビュー】医療従事者間のコミュニケーションにおける課題と展望
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2023/230111/
3.ヘルスコミュニケーションへのデジタル活用の可能性と価値
本章では各シーンから3つのコミュニケーションを抽出し、デジタル活用の可能性と価値とについて考察する。
医療現場のコミュニケーション
医療現場での専門職間、専門職-患者間のコミュニケーションにおいて重要なのは、リアルをデジタルにどう置換するかではなく、限られた対面・リアルタイムでのコミュニケーションの質をいかにして向上させられるかである。
コロナ禍によりリモートミーティングが普及した。遠隔地でも気軽に会談することができ、その便利さと人々とのタッチポイントの増加は大きな利点である。多忙な医療現場においては、医療チームメンバーのスキルについての事前チェックなど、限られた対面でのコミュニケーションを補う情報伝達手段としてデジタルツールは大きな役割を果たすことが期待される。
他方、リモートでのコミュニケーションに限界も感じている人も多いのではないだろうか。人間の意思や感情は、言葉のみならず表情や仕草、その場の雰囲気などをも通して伝達される。しかし、そうして認識した相手の意思や感情は、受け手の主観に過ぎないという面もある。そのため専門職が患者の意思や感情を情報として扱うには、当事者間でそれらを共通の語彙に当てはめることが必要である。この工程にデジタル化によって出せる価値があるはずである。
日常を生きる個人を支援するコミュニケーション
医療現場を離れ、こころや身体に不調を抱える個人に目を向けると、みなそれぞれ様々な生活領域で様々な不調を抱える。したがって個人の支援には、それぞれの生活領域に応じた支援のある環境づくりが求められる。例えば教育領域での不調であれば、医師やスクールカウンセラーのみならず、先生や家族がかかわり、治療に限らず教育面・生活面の支援も必要である。産業領域の不調であれば、産業医や保健師のみならず、現場の人事や上長がかかわり、治療に加えて仕事面でのサポートもする必要がある。また「まさか私が」という病気にかかってしまった人にとって、同じ経験をし、その苦しみを理解してくれる人のサポートには大きな意味がある。
しかしながら、こうした支援ができる人材は限られているのが現状だろう。時間や立地が障壁となり、支援が必要な人と支援ができる人とが会えないときに、彼らのコミュニケーションを実現できれば、それはデジタルの価値となる。人それぞれの生活領域に応じた支援のある環境づくりに向け、時間・空間を超えたコミュニケーションを実現できるデジタルの特色は、大きな強みになり得ると考えている。
<参考>
- 第2回 予防・健康づくりをそっと後押しするためのヘルスコミュニケーションのフォーサイト
リンク先:https://www.nttdata-strategy.com/knowledge/reports/2022/0916/
文化の変革のためのコミュニケーション
日常的な個人とその家族や所属するコミュニティ・生活者とのコミュニケーションにおけるヘルスコミュニケーションにおいては、文化的な背景が課題の根底にあるように思われる。こころの不調者へのスティグマ、死を語ることを禁忌とする文化などである。一人ひとりのwell-beingをサポートするヘルスコミュニケーションを実現するためには、長期的にそうした文化の変革にも取り組まなければならない。なぜなら、G7の中で自殺死亡率トップ の我が国において人々のメンタルヘルスは避けて通れない課題であり、こころの不調者への社会の理解は改める必要があるし、2040年には年間約168万人、1日あたり4,600人の死亡数が見込まれる4多死社会を目前にしている我々の時代にあって、死をコミュニケーションにおける禁忌とする文化も変革する必要があるのではないだろうか。
前述したオンラインサロンなどは、変革に向けた第1歩であると言える。実際、多くの人がデジタルコンテンツを享受する現代で、小さくとも始められることは多い。これらはいわば草の根的な活動であり、文化の変革には腰を据えて取り組む必要がある。我々の情報発信も、広い意味でこうした草の根的な活動の1つであると言える。
4.当社ができること
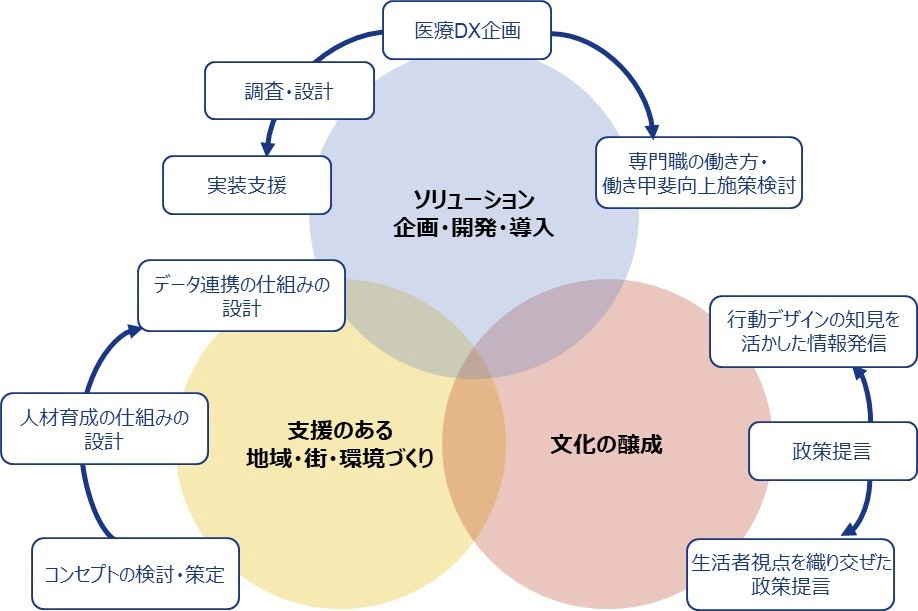
ここまでの議論を踏まえ、コンサルティングファーム/シンクタンクである当社には3つの観点で先駆的に社会的価値を創造することができると考えている。
第1に、ソリューションの企画・開発・導入の支援である。コミュニケーションの現場において悩みやニーズがある場合は、その解決や実現に向けた調査や設計、実装の支援をすることができる。実際に当社は、がん研有明病院とNTTデータと共同で、専門職が患者特性を理解することを支援するAIモデルツールを開発中である。まさに前章で挙げた、患者の意思決定の特性を専門職の共通の語彙としていく試みである。他にも専門職の働き方・働き甲斐向上施策の検討などを通して支援することもできる。
第2に、地域・街・環境づくりの支援である。病院の中だけでなく、地域や街全体で役割・機能分担しつつ必要な情報共有をしながら人々のこころと身体をサポートする環境を構築するため、そのコンセプト作りから、コンセプトの実現のためのデータ連携・人材育成などの仕組み作りや国の事業予算の獲得まで、あらゆる面からの支援が可能である。
第3に、文化の醸成に向けた活動である。こころと身体の悩みや自らの最期について気兼ねなく話せる文化を醸成するには、地道な活動が必要だろう。行動デザインの知見を活かした普及啓発活動に加え、調査研究を通じた政策提言など、一つひとつは小さな活動でも、それらを続けることが重要だと考えている。
図2 当社が価値を創出できる領域
どのような活動をする際も、「わかる・届く・つながる・コミュニケーション」をビジョンとして掲げる以上、当チームは「人々は自分の望む最期を周りの人に伝えておくべき」といったべき論の正しさでなく、「その人らしさを実現する」ための当事者に寄り添った視点を持って活動することを旨としている。
5.おわりに
「わかる・届く・つながる・コミュニケーション」がなされる未来をつくるには、短期のみならず中長期のヘルスコミュニケーションを考え、段階的に実現していく必要がある。そのためには、専門職はもちろん、公的機関や多くの業種の事業者が協働する必要がある。今後も「わかる・届く・つながる・コミュニケーション」がなされる世界の実現に向けて、志を同じくする様々なステークホルダーとともに進んでいきたい。
「ヘルスコミュニケーション」紹介ページはこちら
2 Corrigan, P. W., Morris, S. B., Michaels, P. J., et al.:Challenging the public stigma of mental illness:a meta‒analysis of outcome studies. Psychiatr Serv, 63(10);963‒973, 2012
3 厚生労働省「令和4年版自殺対策白書」(2023年3月15日閲覧)https://www.mhlw.go.jp/content/r4h-1-1-07.pdf
4 厚生労働省「令和2年版厚生労働白書-令和時代の社会保障と働き方を考える-(本文)」 (2023年3月15日閲覧)https://www.mhlw.go.jp/wp/hakusyo/kousei/19/dl/1-01.pdf
