はじめに
予防・健康づくり、医療、介護、福祉などの分野において、コミュニケーションが個人の意思決定や行動、そして治療のアウトカムにまで影響を及ぼすことから、近年、「ヘルスコミュニケーション」の重要性が高まっている。
一方で、新型コロナウイルスの感染拡大に伴い、生活やビジネスシーンにおいて非対面・非接触がデフォルトになる場面が増えつつあり、コロナ渦の影響をダイレクトに受けている医療・ヘルスケア分野はこれからのコミュニケーションの在り方が最も問われている分野の一つと言えるだろう。また、この分野はデジタルトランスフォーメーション(DX)の渦中にもあり、デジタルコミュニケーションにより、より良いヘルスコミュニケーションにシフトする機会が到来しているとも考えられる。
当社の「ライフ・バリュー・クリエイションユニット」では、地域に根差した生活者中心のヘルスケア産業の創出と住民のwell-beingの最大化をビジョンに掲げ、地域医療から事業創出支援、行動変容、デジタル活用まで多面的にヘルスケアビジネスに関わってきた。
そこで、医療専門職や研究者、行動変容、デジタルヘルスのコンサルタントが有志で集まり、ヘルスケアの各領域でのコミュニケーション課題と今後の在り方について考察した。その内容を全8回にわたりお届けしたい。
図 1 ヘルスコミュニケーション連載の有志

1.コロナ禍で高まるヘルスコミュニケーションへのニーズ
ヘルスコミュニケーションへのニーズが近年高まっている社会的背景は大きく2つある。
1つ目はヘルスリテラシーの求められる機会が増加したことである。コロナ禍で注目された言葉の一つに「インフォデミック」がある。「インフォデミック」とは、Information(情報)とEpidemic(伝染病)の2つの言葉を組み合わせた言葉で、信頼性の高い情報とそうではない情報が入り混じって不安や恐怖と共に急激に拡散され、社会に混乱をもたらす状況を指す。(注1)
インフォデミックの状況下で、マスクの着用や手指衛生、行動制限など、特に感染予防にまつわる健康情報について、自ら情報を理解し、評価し、活用するのは容易ではない。自分や身近な人の生死にかかわるかもしれない健康情報を峻別し行動することが求められる社会において、ヘルスリテラシーの重要性は一層増している。
2つ目は対面コミュニケーションの減少である。感染予防の観点から、医療機関や高齢者施設では家族との接触は原則禁止となり、対面でのコミュニケーション機会が格段に減った。患者は不安を吐露することが減り、家族は患者と直接触れ合い、内面をうかがい知ることができなくなった。同時に医療者と家族間のコミュニケーション機会も減少したため、退院調整や人生の最終段階における意思決定(アドバンス・ケア・プランニング)の困難さが増している。また、医療者間の交流や医療系学生の臨床実習機会の減少により、以前は自然な交流の中で行われていた情報共有や暗黙知を習得する場面も減っている。
2.ヘルスコミュニケーションとは
ヘルスコミュニケーションは、「健康を増進する個人とコミュニティの意思決定に情報を提供し影響を与えるためのコミュニケーション諸戦略の研究と利用」と、米国疾病予防管理センター(CDC:Centers for Disease Control and Prevention)が定義している。(注2)
また、WHOでは、「市民に健康問題に関する情報を提供し、重要な健康問題に対する市民の関心を維持するためのカギとなる戦略」と位置付けている。(注3)
近年我が国でもヘルスコミュニケーションが注目されており、ヘルスコミュニケーションの更なる発展と拡大が期待される。2022年4月に旧・日本ヘルスコミュニケーション学会は、ヘルスコミュニケーション学関連学会機構に改組され、日本ヘルスコミュニケーション学会、日本ヘルスリテラシー学会、日本メディカルコミュニケーション学会、日本医療通訳学会、日本ヘルスマーケティング学会、日本医サイエンスミュニケーション学会、日本医療コミュニケーション学会の7つの分科会で編成された。
今まで分散していた分科会をまとめ、再編成することでヘルスコミュニケーション関連領域として緩やかに繋がりを持ち、一定の独立性を維持しながら発展と相互交流を目指している。(注4)
医療者から市民に正しい情報を伝えることに主眼が置かれているが、近年へルスコミュニケーションには様々なバリエーションが派生しており、「伝え手」と「受け手」の対象者で分類すると、下図のようなバリエーションが想定される。具体的な場面としては、「医療者⇔医療者」は多職種連携(注5)、「医療者⇔患者」はインフォームドコンセント(注6)、「患者⇔患者」はピア・サポーター (注7)が例として挙げられる。なお、ヘルスコミュニケーションは対人コミュニケーションだけでなく、メディアコミュニケーションも含まれると考える(図 2)。
図 2 ヘルスコミュニケーションのバリエーションイメージ

3. その人らしい生き方や行動につながるヘルスコミュニケーション
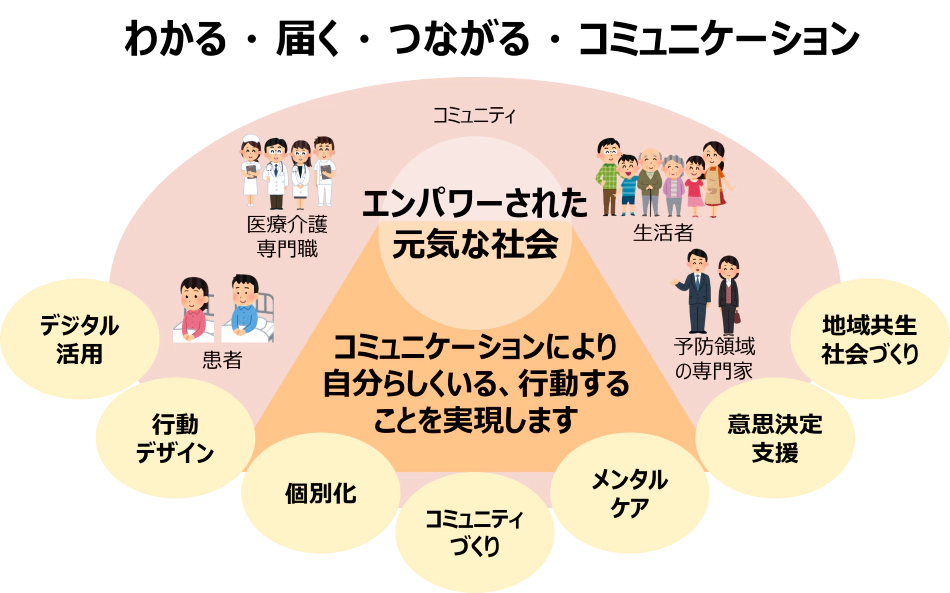
我々が考えるヘルスコミュニケーションは、「わかる・届く・つながる・コミュニケーション」である(図 3)。本来健康とは本人がその人なりに満たされた状態well-beingであると考えれば、ヘルスコミュニケーションにより、一人ひとりが自分らしく生活し、望む行動ができることを目指したい。
図 3 当社が考える「ヘルスコミュニケーション」のビジョン(案)
医療・健康は「正しさ」が前提にあるため、ヘルスコミュニケーションは「正しい情報を理解させる」「正しい行動をさせる」ことが暗黙の目的になりがちであり、受け手からすると一方的で窮屈なものになりかねない。
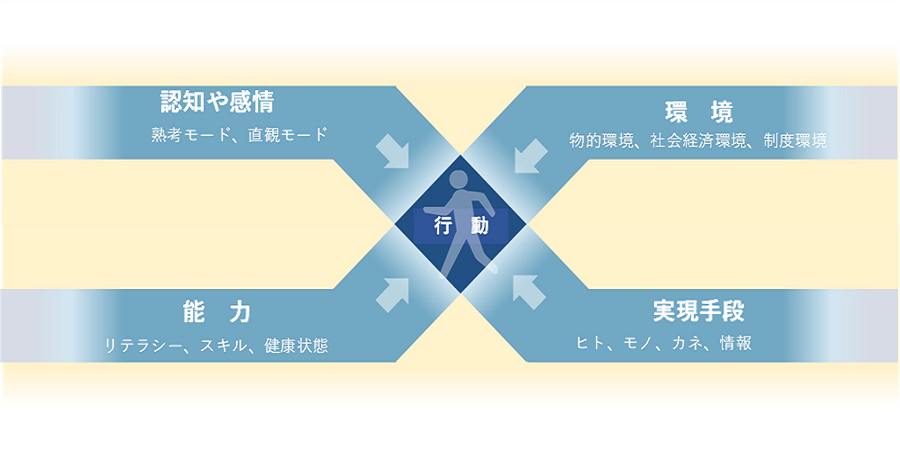
しかし、正しいと分かっていても行動できない最たる例が健康なのである。行動変容を支援する行動デザインの観点からすると、正しい情報の理解度はヘルスリテラシーに影響され、実現手段は無数にあれど選択が悩ましい。さらに、家庭環境や職場環境に実行や継続が左右され、そして何より先延ばしや過小評価などの認知バイアスが働きやすい点で、ヘルスケア分野における行動変容には行動の4つのハードルが揃い踏みである。
本人の能力や強い意志だけでは実行が難しいゆえに、本人が望む医療や健康、生き方が医療者に言語化されて伝わり、その人にとって良い健康を医療者と本人がともに考える双方向のコミュニケーションが望まれているのである。そんな「わかる・届く・つながる・コミュニケーション」を皆様とともに目指していきたい。
図 4 行動の4つのハードル
「ヘルスコミュニケーション」紹介ページはこちら
(注1)
出典:総務省、令和2年情報通信白書
https://www.soumu.go.jp/johotsusintokei/whitepaper/ja/r02/html/nd123100.html
(注2)
出典:Centers for Disease Control and Prevention、Healthy People 2010
https://www.cdc.gov/nchs/data/hpdata2010/hp2010_final_review_focus_area_11.pdf
(注3)
出典:World Health Organization、Health Promotion Glossary
https://www.who.int/publications/i/item/WHO-HPR-HEP-98.1
(注4)
出典:ヘルスコミュニケーション学関連学会機構
http://healthcommunicationweek.jp/
(注5)
患者・市民の多様なニーズに対応する地域包括ケアシステムの構築推進には、様々な専門職が連携して提供することが欠かせない。病院内に閉じたチーム医療だけでなく、チームケアの充実が今後一層求められている。
出典:日本医師会、地域包括ケアと多職種連携~指導者用ガイドブック~
https://www.med.or.jp/dl-med/jma/region/mdc/workbook2.pdf
(注6)
インフォームドコンセントとは、患者・家族が病状や治療について十分に理解し、また、医療職も患者・家族の意向や様々な状況や説明内容をどのように受け止めたか、どのような医療を選択するか、患者・家族、医療職、ソーシャルワーカーやケアマネジャーなど関係者と互いに情報共有し、皆で合意するプロセスである。患者・家族が望む医療の提供するためには、情報の非対称性がある患者・家族が十分に理解するプロセスにコミュニケーションは欠かせない。
出典:日本看護協会、看護実践情報
https://www.nurse.or.jp/nursing/practice/rinri/text/basic/problem/informed.html
(注7)
ピア・サポーターとは、自身もしくは家族としてがん等の特定の体験をし、同じような体験をする患者や家族のサポートを行う人を指す。ピア・サポーターは自分の実体験をもとに語ったり、寄り添ったりすることで、「困難に直面しているのは自分ひとりではない」という感覚を提供する。
出典:令和二年度厚生労働省委託事業がん総合相談に携わる者に対する研修事業「ピア・サポーター養成テキスト2020年度版」
https://www.peer-spt.org/wp/wp-content/uploads/2022/04/text2020peerSpt_all.pdf
