はじめに
新型コロナウイルス(以下、コロナ)の出現は、私たちの生活様式を変化させ、これまでの社会の前提を大きく変えてしまった。
我が国の医療提供体制は、国内の65歳以上高齢者人口がピークを迎える2040年を展望し、当面の医療需要の増加とその先の緩やかなピークアウトを前提とした議論の上で、改革が進められてきた。
しかし、コロナの感染拡大の脅威は、受診控えという形で全国的な患者数減少を引き起こしている。※1これは、これまでの改革ロードマップの前提が変わってしまったことを意味している。
本稿では、「医療提供体制改革の取り組み(第1章)」と「個別医療機関の経営環境(第2章)」として、地域全体のマクロ視点および個別医療機関のミクロ視点の双方から我が国のこれまでの状況を振り返ることで、コロナの出現によって得られた教訓を整理し、今後の医療提供体制と医療機関経営を再考する上で重要な点を示したい。
1.これまでの医療提供体制改革の取り組みとコロナから得られた教訓
(1)これまでの医療提供体制改革の取り組み
我が国では、65歳以上高齢者人口がピークを迎えるとともに生産年齢人口の減少が顕著となる2040年を展望して、図1の取り組みが推進されてきた。三位一体施策の一角を構成する「地域医療構想」では、主に2点の取り組みが推進されてきたといえる。
1点目は、入院病床の機能転換である。将来の入院患者数を二次医療圏ごとに推計した上で、機能(高度急性期・急性期・回復期・慢性期)別に必要病床数を試算し、その地域で過剰病床数にあると示された機能からの転換が推し進められてきた。
2点目は、在宅医療の推進である。入院医療から在宅へとスムーズに移行できるよう、地域医療連携および医療介護連携を推進するとともに、在宅医療提供体制の強化が進められてきた。
上述の取り組みの経過として、ここでは2つのことを確認しておきたい。1つ目は、入院病床の機能転換が推進された結果、病院(あるいは病棟)全体として「高度急性期」「急性期」などの機能を維持するために、当該機能に該当する患者で埋めることができない病床の削減が各病院で進み、全国的に病院病床数の減少が進んでいることである。※2
2つ目は、特定の医療機関によって継続的に診療が行われる在宅医療が拡大したことである。その意味ではかかりつけ医を有する患者は増えたと考えられるが、一方で通院患者におけるかかりつけ医の定着は引き続き課題となっていることである。※3
図1 | 2040年を展望した医療提供体制の改革について(イメージ)
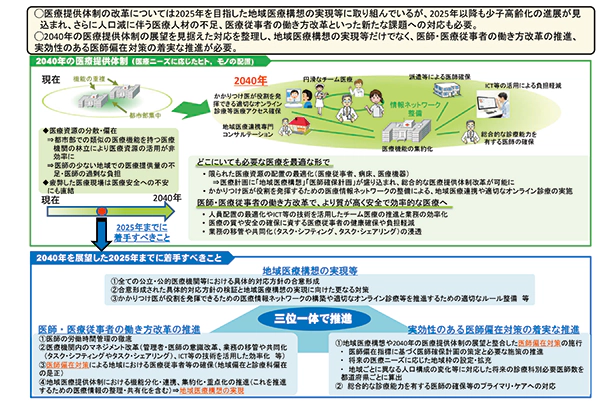
出所| 第66回社会保障審議会医療部会「資料1-1 医療提供体制の改革について」より抜粋
https://www.mhlw.go.jp/content/12601000/000504323.pdf
(2)コロナ禍で生じた影響・課題と対応
さて、ここからは今回のコロナ禍でどのような対応が行われてきたかを振り返りたい。
管轄自治体によって若干の違いがあるものの、感染疑い者の医療機関受診に至るまでの一般的なフロー事例を図2に掲載する。感染疑い者は、都道府県が設置するコールセンター及び帰国者・接触者相談センター、又はかかりつけ医への電話相談でスクリーニングが行われ、必要に応じて帰国者接触者外来・感染症指定医療機関を受診する形になっている。そして、無症状・軽症者は自宅・宿泊療養施設での経過観察、入院加療が必要な中・重症者は重点医療機関などへの入院となる流れとなっている。
本フローの要となる帰国者・接触者相談センターは各都道府県で保健所に設置された。また、入院加療は感染症指定医療機関だけでは病床が不足する懸念があったことから、その他の市中病院も病棟・病室単位で受け入れを行う形で対応が行われた。
上述の対応が進められた一方で、急激な感染拡大によって様々な問題も生じた。帰国者・接触者相談センターなどが設置された保健所に電話相談が集中し、電話が繋がらない状態にあることが問題視された。※4また、現場医療従事者の感染症対策の努力にも関わらず、院内感染によりクラスターが発生する事態が頻発した。※5
図2 | 医療機関受診に至るまでの一般的なフロー(2020年8月執筆時点)
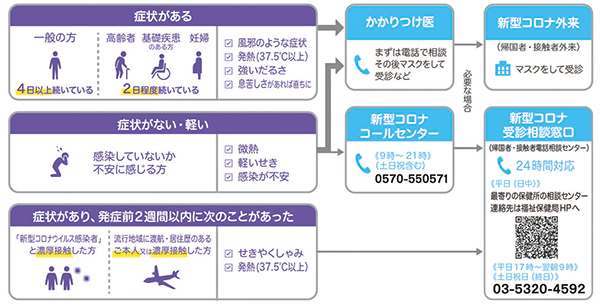
出所| 『 東京都医師会から都民のみなさまへのお知らせ「新型コロナウイルス感染症対策について」』から抜粋
https://www.tcsw.tvac.or.jp/bukai/kourei/news/documents/covid19-leaflet-japanese.pdf
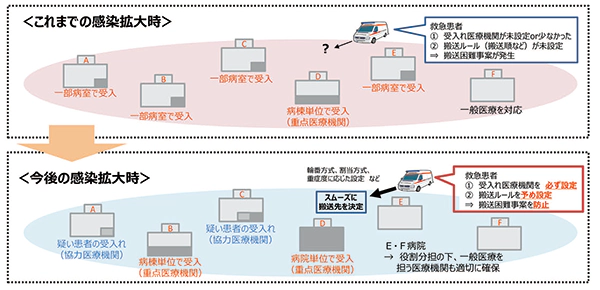
出所 | 「 今後を見据えた新型コロナウイルス感染症の医療提供体制整備について」(令和2年5月30日付け事務連絡)の別紙1から抜粋
https://www.mhlw.go.jp/content/000641700.pdf
(3)コロナから得られた教訓
以上、医療提供体制の観点から従前の取り組みとコロナ対応を概観したが、本章の結びとして今回の騒動から得られた教訓を整理したい。
まずは、かかりつけ医の定着・機能強化を進めることの重要性である。結核対策の拠点として全国に整備が進められてきた保健所が、今回のコロナ対応においては貴重な地域資源としてスクリーニング機能の中心を担った。しかし、保健所も保健・衛生・生活環境などの多様な領域で従来の役割があり、既存の人員体制での対応には限界がある。
受診控えによる患者数減少に直面している医療機関にとっては、感染症の脅威を念頭に置いた新たな医療提供体制を構築する中において、オンライン・オフラインの双方からスクリーニング機能を担う存在として役割を拡大するチャンスがあるのではないだろうか。
次に、医療の質的評価を推進していくことの重要性である。
今回の院内感染の発生有無を単純に医療の質と紐づけることは不適切であると考えるが、「病床数の減少によって残された病床に医療資源が集中されることで、医療の質は向上しているのか」を検証する必要がある。そのためにも、コロナ禍経験を、プロセスあるいはアウトカムに係る評価指標の導入に向けて改めて議論を進める契機とする必要があるではないか。
今後、各都道府県が感染症対応重点医療機関の整備を進める上で、感染症研修受講者の配置などのストラクチャー(ヒト・モノの配置)の評価指標だけではなく、プロセス・アウトカム評価のあり方を検証・導入していくことが期待される。
2.これまでの個別医療機関のおかれた経営環境とコロナから得られた教訓
第1章では地域全体の医療提供体制改革の取り組みについて述べたが、ここでは個別医療機関の状況に焦点を当て、「個別医療機関のおかれた経営環境」「コロナ禍で発生した課題・対応」「コロナで得られた教訓」について解説したい。
(1)これまでの個別医療機関のおかれた経営環境
我が国では、医療に関する技術・サービスの評価、物の価格評価(ただし、医薬品については薬価基準で価格が定められる)に対して診療報酬が定められている、保険医療機関及び保険薬局は、保険医療サービスに対する対価として、保険者(国保や健保など)から入院や外来などで提供した医療サービスに応じた報酬を受け取っている。
近年、我が国の医療機関は、診療報酬の改定への対応や、消費税の増税(医療機関では仕入れに対して消費税を支払うが、診療報酬は非課税のため医療機関が消費税を負担している)、地域医療構想・診療報酬誘導に基づく機能分化への対応、働き方改革による生産性向上・人材確保の必要性など、様々な経営課題に直面している。
経営環境は厳しく、一般社団法人日本病院会、公益財団法人全日本病院協会、一般社団法人日本医療法人協会の「2019年度病院経営定期調査」によれば、2018年度では43・1%の病院で経常利益が赤字となっており、施設整備の予算縮小や、医療機関の統合・再編なども検討されている状況であった。このような状況の中でコロナ禍が発生し、医療機関が更なる課題に直面することとなった。
(2)コロナ禍で生じた影響・課題と対応
a 医療を提供するための人材・設備・備品の不足
コロナ感染患者への対応のため、医療機関における人・施設・設備・備品の不足などが発生し、医療提供体制が一時的にひっ迫した。また、医療機関でも、感染患者が療養するためのスペース(隔離された施設)の不足が課題となり、ホテルや自宅などでの隔離対応が行われた。
また、院内設備として病床だけでなく、人工呼吸器の不足や、人工呼吸器を動かすための人材・設備の不足も発生した(図3)。
b 経営環境の悪化
新型コロナウイルス患者対応による診療制限や患者自身の外出自粛により、入院診療収入・外来診療収入ともに大きく減少する一方で、費用の低下は限定的であり、医療機関は経営面での大きな打撃を受けた(図3)
図3 | コロナ禍のよる医療機関への影響


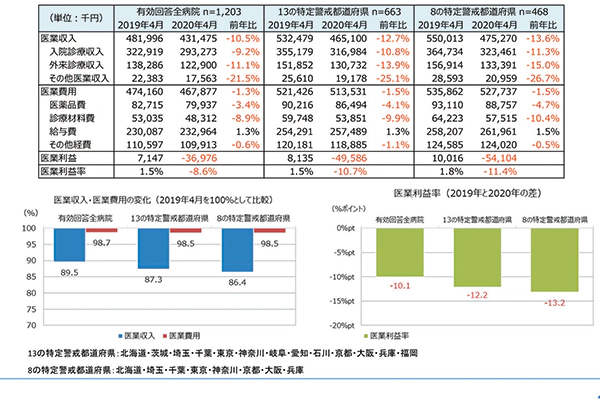
出所| 上記のうち、右表については、一般社団法人日本病院会・公益財団法人全日本病院協会・一般社団法人日本医療法人協会「新型コロナウイルス感染拡大による病院経営状況緊急調査」より引用(http://www.hospital.or.jp/pdf/06_20200527_01.pdf)
c 発生した課題への対応
医療機関が直面した課題の解消に向けて、国による財政面の支援や人員転換の方針が示された。例えば、人員不足への対策として、令和2年5月8日事務連絡において、厚生労働省から院内における人員転換の方針が出され、患者が減少している部署からの配置転換などの措置が取られている。しかしながら、個別医療機関のみでの配置転換には限界があるため、地域全体での医療提供体制の再構築が必要であると考える。
また、施設・設備不足への対策としては、備品・消耗品の購入費、人工呼吸器、防護服、陰圧管理設備などの整備に対する経済的補助が行われ、医療機関での設備投資が可能となった。しかし、例えば人工呼吸器の使用に必要な医療ガス配管や簡易陰圧装置を使用するための電源設備など、個別の機器のみでなく施設全体の設備改修が必要となるケースが発生することも懸念される。
(3)コロナから得られた教訓
a 施設整備や人員確保についての課題
人員体制整備についての指針が示されるとともに、施設整備についての補助が開始され、コロナ対策のための体制・施設整備は徐々に充実していくことが期待される。しかしながら、施設内のゾーニングや配管設備など、直ちに改修することができない課題も存在するため、施設整備当時から非常時を見据えた医療機関作りが必要になる。
例えば、感染症指定医療機関には感染症病床が設置されているが、それ以外の医療機関では感染症病床は整備されていない。また、感染症指定医療機関であっても、コロナ感染が更に拡大した際には感染症病床が不足することが想定される。感染症指定医療機関でない医療機関においても、有事の際に感染症患者の隔離スペースとして使うことを意識したゾーニング(感染症対応用スペース・設備を通常時には別用途で活用することで、医療機関の財政的負担を下げるなど)が必要である。
ただし、これらを個別医療機関のみで対応する場合には、個別医療機関の整備コストが膨らみ、医療機関の経営を更に圧迫する懸念があるため、各地域において医療機関の役割分担を明確化したうえで、地域全体で非常時に備えた医療提供体制を構築する必要がある。
また、人材確保においては、多くの医療機関では医療法に基づく人員配置基準や診療報酬の加算要件に定められた人員体制で医療を提供しているため、柔軟な配置変更ができないという課題がある。仮に柔軟な配置変更のために常に余剰の人員を確保すると、医療機関の経営悪化に繋がるため、非常時に配置転換できる人材を確保しつつ、平常時も余剰とならないような体制を構築する必要がある。
そのためには、個別医療機関のみでの体制構築は難しく、地域全体で人材を確保・融通するなどの対応が必要になると考える。
例えば、予め職務内容の調整・合意は必要となるが、平常時に地域の予防センターを自治体が設置・運営することで、平常時の予防分野などで看護師などを有効活用しつつ、非常時に柔軟に配置転換するなどの対策が考えられる。
b 経営面での課題
医療機関側の診療制限や患者側の受診控えによって、現在でも多くの医療機関の経営が厳しい状況にある。
ただし、診療制限の対象となった患者や受診控えをした患者の一部については、本来は受診不要であるケースもあったものと想定される。そのような患者の来院によって経営が成り立っていた医療機関においては、診療体制・提供方針の見直しが必要となる。
その一方、本来医療提供が必要な患者に対して医療提供ができていないケースにおいては、今後の疾病の罹患・重症化・再発などのリスクが増大することが懸念される。例えば、心疾患の治療後の患者に対する心臓リハビリテーションの実施が制限されている医療機関もある。
心臓リハビリテーションを適切に実施することで、心疾患の再発・重症化を予防する効果が確認されているが、心臓リハビリテーションが実施できないことは、当該地域における将来的な医療費増加にも繋がることが懸念される。
また、今後のコロナ感染拡大防止の観点から、特に高齢者などのハイリスク者の外出自粛(不要な外出を控える傾向)が続くことを念頭にした制度設計が必要である。例えば、医療機関が遠隔で適切な医療を提供することができる新しい医療提供体制・制度を構築するとともに、新しい医療提供体制に即した診療報酬体系を整備する必要があると考える。
3.今後の医療提供体制と医療機関経営を再考する上でのポイ3.
今回のコロナ対応を通して、地域での医療提供体制・個別医療機関経営の双方の観点から、様々な課題が浮き彫りになった。
緊急対応としての臨時的な支援などが行われているが、これらの課題に継続的に対応していくためには、個々の努力を下支えするための制度的な枠組みが必要である。そのため、本稿の締めくくりとして、今後必要となる制度としての対応について考えたい。
まず考えるべきは、各都道府県の医療計画(地域医療構想を含む)とそれに基づく医療提供体制施設整備交付金・地域医療介護総合確保基金を活用した補助事業などの支援のあり方である。
今後、感染症の脅威を念頭に置いた体制を構築する上では、感染症対応重点医療機関を平時から指定・支援することが必要になる。その際、指定基準としてストラクチャー(ヒト・モノの配置)の評価指標だけではなく、プロセス・アウトカムの評価指標についても検討することが重要であると考える。
また、地域内の外来機能の役割分担を明確にし、スクリーニング機能を担う医療機関を制度上位置づけていく必要がある。入院機能の分化・連携と同様に、地域医療構想会議などの場で検討を行っていくことが望ましい。その際、コロナ禍を契機に広がりを見せている民間のオンライン健康相談サービスについても、制度上の位置づけを検討することが重要であると考える。他にも、無症状・軽症者の受け皿となる施設の確保、オンラインを活用した適切な遠隔状態管理手法の普及、非常時の緊急人材確保機能の強化などについても検討が必要である。
次に、診療報酬制度・運用の見直しである。前提として、引き続きかかりつけ医の定着・機能強化を図るべく、地域包括診療料などの基準の見直しを進めていくことが必要であると考える。その上で、現在、臨時的な取り扱いとして初診患者のオンライン診療の基準が緩和されているが、かかりつけ医の実施に限って算定可能とするなど、適切な基準を設定しつつ継続していくことが望ましいのではないだろうか。
また、遠隔リハビリテーションなどのオンラインツールを用いた診療行為についても、保険診療としての収載に向けてエビデンス収集を進めていく必要があると考える。
最後に、医療保険者の視点からの支援である。
近年、かかりつけ医などが患者の社会生活面の課題にも目を向け、地域社会における様々な支援へとつなげる「社会的処方」が注目されている。患者数が減少する中で医療機関が予防・生活支援領域へと機能を拡大することは、被保険者の健康維持・医療費適正化にもつながるものと期待される。
各保険者が社会的処方モデルを含めた、かかりつけ医機能の強化を支援していくことが重要であるとともに、保険者努力支援制度などの枠組みによって保険者に取り組みを促していく必要があると考える。
コロナの出現による様々な環境変化は、不可逆的なものであるとの見方が強い。そのため、変化に対応し、先を見通した制度設計・変更を進めていくことを期待したい。
※1 新型コロナウイルス感染症対応下での医業経営状況アンケート調査(2020 年3~4 月分)/公益社団法人 日本医師会
http://dl.med.or.jp/dl-med/teireikaiken/20200610_6.pdf
※2 医療施設動態調査
https://www.e-stat.go.jp/stat-search/files?page=1&toukei=00450021&tstat=000001030908
※3 平成30年度診療報酬改定の結果検証に係る特別調査(令和元年度調査)
https://www.mhlw.go.jp/content/12404000/000566779.pdf
※4 「東京など感染者急増 どうなる?保健所の体制強化 新型コロナ」 NHK
https://www3.nhk.or.jp/news/html/20200711/k10012509651000.html
※5 「クラスター対策班接触者追跡チームとしての疫学センター・FETPの活動報告」 国立感染症研究所
https://www.niid.go.jp/niid/ja/jissekijpn/9744-fetp.html

